Synonymá: degeneratívno-deštruktívna patológia pohybového aparátu, patológia pohybového aparátu.
Kód ICD-10: M42.
Osteochondróza je degeneratívne-deštruktívne poškodenie chrbtice, ktoré postihuje medzistavcové platničky, väzivový a kĺbový aparát, ako aj telá stavcov. Patológia vyvoláva nestabilitu a zakrivenie stavcov s rozvojom syndrómu akútnej bolesti. Liečba zahŕňa odstránenie zápalového syndrómu užívaním NSAID a chondroprotektorov na spomalenie procesov deštrukcie kostí.
Osteochondróza sa vyskytuje v dôsledku deštrukcie kostných a kolagénových štruktúr. Okrem toho je patológia sprevádzaná porušením metabolizmu minerálov, čo spôsobuje, že kostné tkanivo stráca silu. To vedie k posunu medzistavcových platničiek, narušeniu celistvosti kĺbov a stavcov. Choroba je náchylná na progresiu. Pri absencii terapie postupuje osteochondróza, čo prispieva k zlému obehu a vzniku bolesti hlavy. V niektorých prípadoch môže lézia viesť k hernii.
Aká častá je osteochondróza?
Ochorenie je celkom bežné. Podľa WHO táto patológia postihuje 45 až 85 % svetovej populácie. Osteochondróza sa väčšinou vyvíja u ľudí vo veku 30-35 rokov. V niektorých prípadoch sa choroba vyvíja u ľudí mladšieho veku. Ženy a muži sú chorí rovnako často.
Typy a štádiá osteochondrózy
Klasifikácia osteochondrózy podľa stupňa poškodenia chrbtice:
- polysegmentálne (rozšírené);
- sakrálny;
- bedrový;
- hrudník;
- cervikálny.
Klasifikácia podľa rádiografických zmien:
- Štádium 0 – žiadne zmeny na medzistavcovej platničke.
- 1. štádium – prevažne vnútorná trauma disku s malými zmenami.
- 2. fáza – výrazné poškodenie vnútornej časti disku pri zachovaní vonkajšieho povrchu.
- 3. štádium – poškodenie celej platničky: praskliny sa šíria na vonkajší povrch platničky, čo môže viesť k jej vytlačeniu do medzistavcového priestoru.
Klasifikácia podľa funkčných a klinických prejavov:
- 1. štádium – funkčná aktivita postihnutého segmentu je zachovaná, v mieste lézie je zaznamenaná mierna bolesť.
- 2. štádium – v dôsledku subluxácií tiel stavcov, zovretia nervových zakončení a vysunutia platničky sa začína narúšať fungovanie chrbtice. Bolesť v mieste lézie sa zvyšuje.
- 3. štádium – v dôsledku deformácie chrbtice vznikajú herniované medzistavcové platničky. Bolesť sa stáva intenzívnejšou.
- 4. štádium – pacient prakticky stráca schopnosť pohybu. Pohyblivosť segmentu chrbtice prakticky chýba a je zistené výrazné svalové napätie. Zaznamenáva sa zdravotné postihnutie.
Klinické štádiá osteochondrózy
Ako sa patologický proces vyvíja, prináša množstvo zmien charakterizovaných určitými symptómami.
- Predklinické štádium osteochondrózy (1. stupeň). Menšie zmeny sú zaznamenané. Bolesť sa objavuje a stáva sa výraznejšou pri ohýbaní a otáčaní a cítite rýchlu únavu a napätie chrbtových svalov. Na korekciu postačuje kurz chondroprotektorov a pravidelný systém cvičebnej terapie.
- Klinické štádium osteochondrózy (2. stupeň). Zisťuje sa nestabilita medzi stavcami. Bolesť sa stáva intenzívnou, vyžaruje do rúk, ramien alebo dolných končatín, zintenzívňuje sa pri otáčaní a ohýbaní. Je to spôsobené znížením výšky medzistavcových platničiek. Pacienti udávajú únavu, zmätenosť, bolesti hlavy a zníženú výkonnosť. Liečba zahŕňa farmakologické činidlá, masti, fyzioterapeutickú korekciu a systém cvičebnej terapie.
- Tvorba herniálneho výčnelku (3. stupeň). Bolesť sa stáva intenzívnejšou a prejavuje sa nielen v mieste lézie, ale aj v miestach možného ožiarenia. Svaly začínajú strácať dynamickú silu, končatiny sú znecitlivené. Zisťujú sa herniované medzistavcové platničky. Pohyblivosť chrbtice klesá. Pacienti sa obávajú slabosti a závratov. Je potrebné vyriešiť otázku chirurgickej intervencie.
- Zničenie medzistavcových platničiek (4. stupeň). Disky začínajú byť nahradené spojivovým tkanivom. Lézia môže zahŕňať niekoľko vertebrálnych segmentov. Stupeň zničenia v nich sa však môže líšiť. Vyskytuje sa nekoordinovanosť pohybov, zvýšené bolesti hlavy a závraty a objavuje sa tinitus.
Príčiny
Hlavné príčiny vývoja osteochondrózy.
- Nadmerná telesná hmotnosť.
- Poruchy výživy: nedostatok potravín obsahujúcich vápnik a vitamín D.
- Zlé držanie tela a sprievodná patológia pohybového aparátu (ploché nohy, reumatizmus, skolióza, lordóza a kyfóza).
- Fyzická nečinnosť: sedavé zamestnanie, nedostatok fyzickej aktivity.
- Traumatické poranenie chrbtice.
- Nadmerná fyzická aktivita, ktorá poškodzuje telesné tkanivá.
- Genetická predispozícia k rozvoju ochorenia.
- Nesprávna tvorba tkaniva muskuloskeletálneho systému.
Existuje značné množstvo rizikových faktorov pre vznik osteochondrózy, ktoré, ak existuje predispozícia, môžu spustiť nástup ochorenia.
Hlavné sú nasledujúce:
- Predĺžená a častá hypotermia.
- Vekom podmienená degenerácia tkaniva.
- Choroby klenby chodidla, ktoré vedú k preťaženiu chrbtice.
- Metabolické poruchy (straty chondroitínu a glukozamínových zlúčenín súvisiace s vekom).
- Chronické preťaženie chrbtice v dôsledku dlhodobého nosenia nepohodlnej a tesnej obuvi.
- Profesionálne rizikové faktory (práca v nútenej polohe, trhanie tela a časté otáčanie, ťažké zdvíhanie).
- Vlastnosti mikroklímy: kombinácia vysokej vlhkosti a nízkej teploty.
- Náhle zastavenie športových aktivít a zníženie fyzickej aktivity.
- Častý stres, nervové napätie, ktoré spôsobuje kŕčovú aktivitu svalov, ktoré deformujú segment chrbtice.
Vývoj patológie
Vyššie uvedené faktory spôsobujú nadmerné napätie na stavcoch. To vedie k svalovému spazmu. Vyskytujú sa poruchy v systémovej cirkulácii, je narušená účinnosť metabolických procesov - vytvárajú sa degeneratívne zmeny.
Medzistavcové platničky sa deformujú a stenčujú a začínajú vyčnievať za chrbticu.
Existujú štyri hlavné štádiá vývoja osteochondrózy.
- Prvá fáza. Množstvo vlhkosti obsiahnuté v jadre medzistavcovej platničky klesá. Splošťuje sa, čo má za následok menšie priestory medzi stavcami. Chrupavka sa začína pokrývať drobnými prasklinami. V prvom štádiu vzniku ochorenia pacient spravidla nemá bolesti.
- Druhá fáza. Keď sa medzistavcový priestor zmršťuje, väzivový a svalový aparát sa začína spazmovať. To prispieva k nadmernej pohyblivosti segmentu chrbtice a jeho posunutiu.
- Tretia etapa. V dôsledku progresie degeneračných procesov dochádza k protrúzii (extrúzii) disku a subluxácii tiel stavcov.
- Štvrtá etapa. V medzistavcovom priestore sa začínajú vytvárať osteofyty (kostné tŕne). Čiastočne stabilizujú patologicky pohyblivý segment chrbtice a zabraňujú dislokáciám. Postupom času sa ich počet výrazne zvyšuje. To vedie k takmer úplnej strate pohyblivosti chrbtice. Súčasne začínajú byť zranené nervy a cievy umiestnené v blízkosti stavcov.
Príznaky osteochondrózy v rôznych častiach
Symptómy osteochondrózy majú prísny vzťah s oblasťou poškodenia segmentu chrbtice a závažnosťou poškodenia.
Poškodenie krčnej chrbtice
Okrem bolesti v krku pacienti často hlásia nasledujúce nešpecifické príznaky:
- Znížená zraková ostrosť.
- Zvonenie a hluk v ušiach.
- Závraty.
- Vzhľad farebných škvŕn pred očami a blikanie „múch“.
- Zvýšenie krvného tlaku.
- Znížená ostrosť sluchu.
- Nočné spánkové apnoe (chrápanie).
- Parestézia (zhoršená citlivosť) na horných končatinách, krku a pokožke tváre.
- Zmena sily hlasu.
- Útoky na mdloby.
- Bolesti hlavy v parietálnej, temporálnej a okcipitálnej oblasti. Zintenzívňuje sa počas pohybu.
Poškodenie hrudnej chrbtice
- Silná bolesť medzi lopatkami.
- Bolesť pri hlbokých, ostrých nádychoch.
- Parestézia (znecitlivenie) kože chrbta, brucha a hrudníka.
- Ťažkosti pri zdvíhaní horných končatín.
- Bolesť v oblasti srdca po dlhú dobu. Povaha je ostrá, bodavá, akútna, má špecifický bod bolesti, na ktorý môže pacient ukázať.
- Ťažkosti pri ohýbaní.
Osteochondróza bedrovej a sakrálnej chrbtice
- Lumbodynia – bolesť bedrovej a krížovej chrbtice, vyžarujúca do dolných končatín. Môže sa zintenzívniť pri pohyboch v postihnutom segmente.
- Hyperhidróza (zvýšené potenie).
- Pocit chladu v dolných končatinách pri príjemnej telesnej teplote.
- Neustále napätie v korzete bedrového svalu.
- Pocity mravčenia a plazenia v dolných končatinách.
- Zmeny potencie u mužov.
- Nepravidelnosť menštruačného cyklu u žien.
Pri dlhom priebehu osteochondrózy postihnuté segmenty spravidla rastú spolu. V tomto prípade sú hlavnými príznakmi ťažkosti s pohyblivosťou a bolesť je výrazne znížená.
Vlastnosti u žien a mužov
Neexistujú žiadne významné rozdiely v priebehu osteochondrózy u mužov a žien. Iba ďalšie autonómne symptómy sa líšia na pozadí bedrových lézií. U mužov môže byť proces sprevádzaný sexuálnou dysfunkciou, u žien nepravidelným menštruačným cyklom. V čase menopauzy môžu ženy pociťovať závažnejšie príznaky cervikálnej osteochondrózy. Je to spôsobené dôsledkami hormonálnej dysfunkcie, ktorá spôsobuje dodatočnú vazokonstrikciu.
S čím sa môže osteochondróza zamieňať?
- Ankylozujúca spondylitída alebo ankylozujúca spondylitída. Vyznačuje sa postupným vzostupným poškodzovaním chrbtice s fúziou segmentov chrbtice. Vedie k nedostatočnej pohyblivosti.
- Reumatizmus. Spravidla je sprevádzané poškodením srdcových chlopní a veľkých kĺbov.
- Reumatoidná artritída. Okrem lézií malých kĺbov rúk a nôh sa môžu zistiť lézie obličiek.
- Urolitiáza, adnexitída. Bolesť môže vyžarovať do bedrovej chrbtice. Na objasnenie diagnózy je potrebné ultrazvukové vyšetrenie.
- Koronárna choroba srdca. Na vylúčenie záchvatov anginy pectoris, pripomínajúcich bolesť v dôsledku hrudnej osteochondrózy, je potrebné holterovské monitorovanie.
Prieskumy
- Klinický rozhovor a vyšetrenie lekárom. Umožňuje vám zistiť príznaky, vylúčiť sprievodné patológie a vybrať potrebné diagnostické vyšetrenia.
- RTG chrbtice. Umožňuje určiť povahu zmien v telách stavcov, posúdiť stupeň zúženia kĺbovej štrbiny, prítomnosť a veľkosť osteofytov.
- MRI (magnetická rezonancia) zobrazuje kostné štruktúry a herniované výbežky medzistavcových platničiek.
- CT (počítačová tomografia) má menej informatívne rozlíšenie ako MRI. Je ťažké určiť prítomnosť a veľkosť herniálneho výčnelku.
- Duplexné ultrazvukové skenovanie. Metóda sa používa, keď je potrebné identifikovať aterosklerotické vaskulárne lézie. Hodnotí sa rýchlosť prietoku krvi a prítomnosť zúženia uhlového lôžka.
- Myelografia je röntgenová vyšetrovacia metóda s použitím kontrastnej látky. Umožňuje určiť prítomnosť hernie.
Metódy výskumu osteochondrózy sú prevažne inštrumentálne, pretože laboratórna diagnostika neodhalí významné zmeny. Na vykonanie diferenciálnej diagnostiky s množstvom reumatologických patológií (reumatizmus, ankylozujúca spondylitída, reumatoidná artritída, osteoporóza) sa odporúča vykonať niekoľko vyšetrení: CBC, ESR, CRP, urea, reumatoidný faktor, ASL-O, fibrinogén, koncentrácia vápnika v krvi.
Metódy liečby
Medikamentózna terapia
Zahŕňa lieky proti bolesti a protizápalové lieky vo forme injekcií a tabliet. Masti a krémy sa aplikujú lokálne. Ich počet sa vyberá v závislosti od závažnosti syndrómu bolesti.
Chondroprotektory sa používajú na liečbu osteochondrózy. Výhodné sú kombinované prípravky s kombináciou chondroitínu a glukozamínu. Chondroitín obnovuje kĺbový povrch, podporuje regeneráciu kostného tkaniva, zatiaľ čo glukosamín podporuje regeneráciu väzivového aparátu. Tieto lieky vyžadujú kurz najmenej 3 mesiace, 2 krát ročne.
Fyzioterapia
Používajú sa laserové korekčné techniky, elektroforéza a fonoforéza, magnetoterapia a nízkofrekvenčné prúdy. To umožňuje znížiť bolesť v postihnutom segmente a predĺžiť možnosť funkčnej aktivity chrbtice.
Terapeutické cvičenie
Dobre zvolený tréningový systém umožňuje posilniť väzivový a svalový aparát. Tým sa zabráni tvorbe herniálnych výčnelkov a rozvoju subluxácií. Tiež normalizuje metabolizmus v medzistavcových platničkách a zlepšuje lokálny krvný obeh.
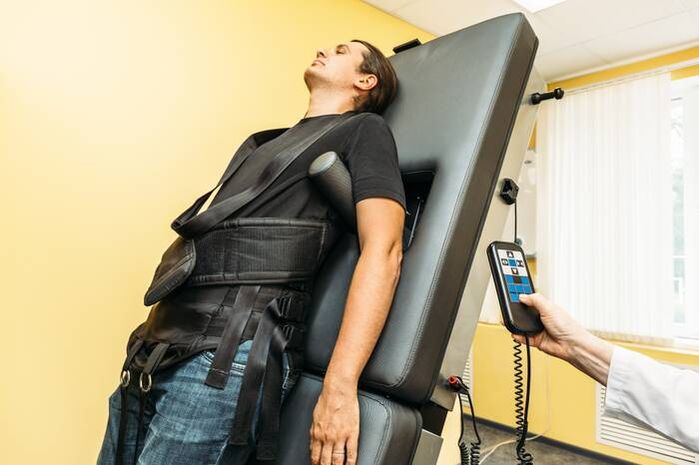
Predĺženie chrbtice (trakcia)
Mimo obdobia exacerbácií sa používa kostrová trakcia pomocou moderných zariadení. To pomáha udržiavať elasticitu väzivového aparátu a vzdialenosť medzi stavcami. Toto opatrenie vám umožňuje zachovať elasticitu svalového rámu chrbta.
Masáž
Odstraňuje kŕčovú činnosť chrbtových svalov. To vedie k zníženiu symptómov bolesti, normalizuje zásobovanie krvou a vedie k posilneniu pohybového aparátu (väzy a svaly).
Reflexná terapia
Umožňuje znížiť príznaky ohniskovej bolesti ovplyvnením určitých reflexných zón.
Na dosiahnutie klinického účinku je potrebné pravidelné používanie týchto metód v kombinácii.
Chirurgická liečba osteochondrózy
Používa sa v prípade neúčinnosti konzervatívnej terapie.
Mikrochirurgická terapia je výhodnejšia v prítomnosti intervertebrálnej hernie.
Odstránenie postihnutého disku a nahradenie implantátom. To vám umožní obnoviť medzistavcovú vzdialenosť a odstrániť príznaky osteochondrózy.
Komplikácie a prognóza
- Záchvaty migrény.
- Zúženie (stenóza) miechového kanála.
- Vegeta-vaskulárna dystónia je zvýšenie aktivity sympatického nervového systému, čo vedie k prudkým nárastom krvného tlaku.
- Radikulitída je zápal nervových zakončení.
- Ischias – bolesť dolných končatín a zadku spojená s poškodením sedacieho nervu.
- Lumbago je syndróm silnej bolesti v bedrovej oblasti.
- Schmorlova hernia je posunutie medzistavcového disku do dutiny samotného stavca.
S integrovaným prístupom: kombinácia farmaceutických metód, fyzioterapeutickej korekcie a metód fyzikálnej terapie môže výrazne znížiť progresiu ochorenia.
Prevencia
- Udržiavanie správneho držania tela.
- Vyhýbanie sa fyzickej nečinnosti.
- Prevencia poranení chrbtice a zdvíhania ťažkých bremien.
- Nákup ortopedickej podstielky.
- Ak je poloha počas práce nepríjemná, odporúča sa nosiť špeciálny korzet.
- Vykonajte fyzikálnu terapiu zameranú na udržanie aktivity chrbtových svalov.
- Vyhýbanie sa hypotermii.
























